Mis puutub noortesse, siis selle haiguse ilmnemine aastal varajane igaüsna harv, välja arvatud mõne südamehaigusega patsientidel. Kodade virvendusarütmia täpset põhjust pole aga siiani kindlaks tehtud.
Kodade virvendusarütmia põhjused
On mitmeid võimalikke põhjuseid, mis suurendavad kodade virvendusarütmia esinemise ja progresseerumise tõenäosust. See hõlmab südame-veresoonkonna haigusi, bronhopulmonaarseid infektsioone, kopsuhaigusi ja muid haigusi, millest saate teada allpool.
Südamehaigused kodade virvendusarütmia põhjustajana
Kodade virvendusarütmia esineb selliste südamehaigustega nagu:
- Hüpertensioon on kõrge vererõhk.
- Koronaararterite haigus – tuntud ka kui koronaararterite haigus. Kolesterooli naastude ilmumine koronaararterite sees. Need arterid varustavad südamelihast hapnikurikka verega.
- Kaasasündinud südamehaigus on südame struktuuri defekt, mis esineb sünnist saati. Nende hulka kuuluvad südame siseseinte, ventiilide ja veresoonte defektid. Kaasasündinud südamerikked muudavad normaalset verevoolu läbi südame.
- Mitraalklapi prolaps on ebanormaalne verevool, mis kulgeb läbi mitraalklapi südame vasakust vatsakesest vasakusse aatriumisse.
- Kardiomüopaatia on tõsine haigus, mille puhul müokard muutub põletikuliseks ja ei tööta korralikult.
- Perikardiit on perikardi, südant ümbritseva kaitsemembraani põletik.
- Südameoperatsioon – kodade virvendusarütmia võib põhjustada südameoperatsioon. Üsna suurel protsendil patsientidest tekib pärast operatsiooni kodade virvendusarütmia.
Muud haigused, mis võivad põhjustada kodade virvendusarütmia
Kodade virvendusarütmia esineb ka inimestel, kellel on järgmised seisundid:
- Hüpertüreoidism - hüperfunktsioon kilpnääre.
- Uneapnoe on tavaline seisund, mille puhul patsiendil on une ajal üks või mitu hingamispausi või pindmine hingamine. Obstruktiivne uneapnoe põhjustab tavaliselt kõrget vererõhku (hüpertensiooni), mis suurendab oluliselt teie südameprobleemide ja insuldi riski.
- Kodade laperdus – see haigus sarnaneb kodade virvendusarütmiaga, kuid ebanormaalsed kodade südamerütmid on vähem kaootilised ja organiseeritumad kui kodade virvendusarütmia korral. Kodade laperdus võib areneda kodade virvenduseks.
- Pneumoonia on kopsupõletik.
- Kopsuemfüseem on alveoolide patoloogiline laienemine ja nende normaalse kokkutõmbumise võimetus, mis põhjustab gaasivahetuse häireid kopsudes.
- Bronhopulmonaalsed infektsioonid.
- Kopsuemboolia on kopsuarteri harude ja enda ummistus verehüüvete tõttu.
- Süsinikmonooksiidi mürgistus.
Kodade virvendusarütmia võivad põhjustada ka:
- Alkoholi kuritarvitamine – regulaarne, liigne, pikaajaline alkoholi tarbimine suurendab oluliselt kodade virvendusarütmia tekkeriski. aasta teadlaste poolt läbi viidud uuring Beth Israeli meditsiinikeskus näitas, et kodade virvendusarütmia risk on alkoholi tarvitajatel 45% kõrgem võrreldes karskujatega.
- Suitsetamine – suitsetamine võib põhjustada mitmesugused haigused südamehaigused, sealhulgas kodade virvendusarütmia.
- Liigne kofeiini tarbimine – kodade virvendusarütmia võib põhjustada liiga palju kohvi, energiajookide või koola joomist.
Kodade virvendusarütmia sümptomid
Mõned kodade virvendusarütmia sümptomid on õhupuudus ja valu rinnus.
Kodade virvendusarütmia korral ei tööta süda tõhusalt. See ei suuda pumbata piisavalt verd, et teie organid seda vajaksid. Mõnikord ei esine kodade virvendusarütmiaga inimestel haiguse sümptomeid ja nad ei pruugi olla oma seisundist teadlikud enne, kui nad on füüsiliselt läbi vaadatud.
Inimestel, kellel on kodade virvendusarütmia rasked sümptomid, võivad tekkida järgmised sümptomid:
- Ebastabiilne ja ebaühtlane südametegevus
- Nõrkus
- Vähenenud füüsiline aktiivsus
- Väsimus
- Pearinglus
- Presünkoop
- Segadus
- Minestamine
- Õhupuudus ja hingamisraskused
- Valu rinnus
Kodade virvendusarütmia sümptomeid on kolme tüüpi:
- Juhtuda aeg-ajalt. Seda kodade virvendusarütmia vormi nimetatakse paroksüsmaalseks. Sümptomid tekivad tavaliselt aeg-ajalt ja kestavad mõnest minutist kuni tunnini, pärast mida taanduvad iseenesest. Lisateavet selle AF-i vormi kohta leiate sellelt lehelt - Paroksüsmaalne kodade virvendus: sümptomid, ravi, tüsistused.
- Püsiv. Seda tüüpi kodade virvendusarütmia korral ei normaliseeru teie südame rütm iseenesest. Kui teil on püsiv kodade virvendusarütmia, peate südamerütmi taastamiseks alustama ravi, näiteks elektrišoki või ravimitega.
- Alaline. Seda tüüpi kodade virvendusarütmia korral ei saa ebanormaalset südamerütmi taastada. Kodade virvendusarütmia sümptomid ilmnevad pidevalt ja nõuavad sagedast ravimite kasutamist südame löögisageduse kontrollimiseks. Enamik inimesi, kellel on püsiv kodade virvendusarütmia, vajavad ravimid ah, verevedeldajad verehüüvete vältimiseks.
Kas ma peaksin arsti poole pöörduma?
Kui teil on mõni ülaltoodud kodade virvenduse sümptomitest, peaksite kindlasti külastama oma arsti. Täpse diagnoosi saamiseks võib ta suunata teid elektrokardiogrammile, sest... nende ilmingute esinemine võib olla märk mõnest teisest südame rütmihäiretega seotud haigusest (arütmia).
Kui teil on valu rinnus, otsige viivitamatult kiirabi. Valu rinnus võib olla südameataki märk.
Kodade virvendusarütmia ravi
 Elektriline kardioversioon on üks kodade virvendusarütmia ravimeetodeid.
Elektriline kardioversioon on üks kodade virvendusarütmia ravimeetodeid.
Kuidas kodade virvendusarütmia ravitakse? Kodade virvendusarütmia (AF) ravi sõltub sellest, kui sageli teil on sümptomid, kui rasked need on ja kas teil on juba südamehaigus. Kodade virvendusarütmia ravi on mitut tüüpi: ravimid, ravi spetsiaalsete meditsiiniliste protseduuridega ja elustiili muutmine.
Kodade virvendusarütmia ravi eesmärgid:
- Verehüüvete ennetamine. See vähendab insuldi riski.
- Südame vatsakeste kontraktsioonide sageduse kontrollimine. Vatsakeste kontraktsioonikiiruse kontrollimine on oluline, kuna see annab vatsakestele piisavalt aega verega täielikuks täitumiseks. Sel juhul jääb ebaloomulik südamerütm püsima, kuid enesetunne paraneb ja haigus avaldub vähemal määral.
- Normaalse südamerütmi taastamine. Südame rütmi kontrollimine võimaldab kodadel ja vatsakestel koos töötada. See võimaldab verd tõhusalt kogu kehas pumbata.
- Mis tahes põhihaiguse ravi. Ravitakse kõiki haigusi, mis põhjustavad kodade virvendusarütmiat või suurendavad selle riski. Näiteks on hüpertüreoidism (kilpnäärmehormooni liigne tootmine).
Keda ravitakse kodade virvendusarütmia vastu?
Kui inimesel peale AF-i muud südamehaigust ei ole, siis tavaliselt mingit ravi talle ei määrata. Kodade virvendusarütmiaga seotud ebanormaalne südamerütm võib iseenesest normaliseeruda isegi inimestel, kellel on ilmsed haiguse sümptomid. Kui isikul on äsja diagnoositud AF, võib raviarst määrata südame rütmi normaliseerimiseks elektrilisi protseduure või ravimeid.
Kodade virvendusarütmia sümptomite kordumine põhjustab tavaliselt muutusi südame elektrofüsioloogilises süsteemis. See põhjustab AF pidevaid ja püsivaid ilminguid. Enamik inimesi, kellel on püsivad ja püsivad kodade virvendusarütmia sümptomid, vajavad ravi, et kontrollida oma südame löögisagedust ja vältida haiguse tüsistusi.
Kodade virvendusarütmia ravi tüübid
Vaatame üksikasjalikumalt igat tüüpi ravi.
Verehüüvete ennetamine
AF-ga inimestel on suurem risk insuldi tekkeks. Trombid moodustuvad reeglina vasaku kodade lisades verevoolu aeglustumise ja selle koha kokkutõmbumise halvenemise tagajärjel. Kui tromb puruneb ja liigub ajju, tekib insult. Verehüüvete ennetamine on tõenäoliselt kodade virvendusarütmia ravi kõige olulisem osa. Arvukad teaduslikud uuringud on näidanud seda tüüpi ravi eeliseid ja seda peetakse õigustatult parimaks.
Verehüüvete vältimiseks määravad arstid verd vedeldavaid ravimeid, nagu varfariin, dabigatraan, hepariin ja aspiriin. Inimesed, kes võtavad verevedeldajaid, vajavad regulaarseid vereanalüüse, et kontrollida, kui hästi ravimid toimivad.
Südame vatsakeste löögisageduse reguleerimine
Samuti on ette nähtud teatud ravimid, mis aeglustavad südame vatsakeste kiirust. Nende abiga saate oma pulssi normaliseerida. Seda tüüpi ravi on näidustatud enamikule kodade virvendusarütmia all kannatavatest inimestest. Eriti kui pulss on pikka aega ebanormaalne ja süda ei tööta nii nagu peaks. Seda tüüpi ravi kasutades tunneb enamik patsiente end oluliselt paremini ning suudab normaalselt elada ja töötada.
Südame löögisageduse reguleerimiseks kasutatavate ravimite hulka kuuluvad beetablokaatorid (esmolool, propranolool, metoprolool ja atenolool), kaltsiumikanali blokaatorid (diltiaseem ja verapamiil) ja digitaalis (digoksiin). On ka teisi ravimeid. Teie arst võib soovitada midagi muud.
Normaalse südamerütmi taastamine
Normaalse südamerütmi taastamine ja säilitamine on soovitatav inimestele, kes ei allu hästi varasematele kodade virvendusravi tüüpidele. Südame löögisageduse normaalseks muutmist võib määrata ka inimestele, kellel on hiljuti diagnoositud AF. Seda tüüpi ravi pikaajaline efektiivsus ei ole veel teaduslikult tõestatud.
Südame rütmi kontrollimiseks kasutatakse ravimeid või eriprotseduure. Sageli hakkavad patsiendid seda tüüpi ravi kasutama otse haiglas, arstide hoolika järelevalve all.
Mida kauem teil on AF, seda väiksem on tõenäosus, et teie pulss normaliseerub. See kehtib eriti inimeste kohta, kellel on kodade virvendusarütmia olnud 6 kuud või kauem. Normaalse rütmi taastamine muutub ebatõenäoliseks ka siis, kui kodad on laienenud või kui südamehaigus süveneb. Sellistel juhtudel on suur tõenäosus, et AFib kordub, isegi kui te võtate ravimeid südame rütmi normaliseerimiseks.
Ravimid
Südame löögisageduse kontrollimiseks kasutatakse järgmisi ravimeid: amiodaroon, sotalool, flekainiid, propafenoon, dofetiliid ja ibutiliid. Mõnikord kasutatakse aegunud ravimeid: kinidiin, prokaiinamiid ja disopüramiid.
Mis tahes ravimi väljakirjutamisel peab arst valima õige ravimitüübi ja arvutama annuse. Seda tuleb teha eriti ettevaatlikult, sest AF-i raviks kasutatavad ravimid võivad põhjustada erinevat tüüpi arütmiad. Need ravimid põhjustavad südamehaiguste ja teiste organite haiguste all kannatavatel inimestel igasuguseid probleeme. See kehtib eriti Wolff-Parkinson-White'i sündroomiga patsientide kohta.
Teie arst võib alustada ravi väikeste ravimiannustega, suurendades annust järk-järgult kuni tulemuste ilmnemiseni. Südamerütmi taastamiseks mõeldud ravimid on saadaval ka süstidena ja arst saab neid regulaarselt haiglas manustada. Või võite võtta regulaarselt ravimeid tablettidena, et kontrollida AFib-i või vältida haiguse sümptomeid.
Protseduurid
Arstid kasutavad ka teatud protseduure normaalse südamerütmi taastamiseks. Näiteks võivad nad kiirete või ebaregulaarsete südamelöökide raviks kasutada elektrilist kardioversiooni. See protseduur kasutab teie südamele suunatud madala energiatarbega impulssi, et normaliseerida teie südamelööke. Elektriline kardioversioon tehakse lühiajalise anesteesia all, mistõttu patsient ei tunne midagi.
Elektriline kardioversioon ei ole sama mis defibrillaator, mida nii sageli filmides näidatakse. See protseduur on eelnevalt planeeritud ja tehtud hoolikalt kontrollitud tingimustes.
Enne elektrilise kardioversiooni tegemist võib arst soovitada transösofageaalset ehhokardiogrammi. See test võib välistada verehüüvete esinemise aatriumis. Kui verehüübed esinevad, peate võib-olla enne protseduuri võtma verevedeldajaid, sest need võivad aidata neist trombidest lahti saada.
Juhtudel, kui ravimid või elektriline kardioversioon ei aita, võib määrata kateetri ablatsiooni. Selle protseduuri eesmärk on ka normaalse südamerütmi taastamine. Väga õhuke traat sisestatakse jala veeni kaudu südamesse. Kateetri ablatsiooni eesmärk on hävitada südames esinev ebanormaalne kude, kasutades juhtme kaudu suunatud raadiolainete energiat. See võimaldab taastada südame elektriliste signaalide normaalse voolu. Seda protseduuri teostab haiglas elektrofüsioloog. Enne ablatsiooni läbiviimist võib arst soovitada teha transösofageaalset ehhokardiogrammi, et kontrollida verehüüvete olemasolu või puudumist aatriumis.
Mõnikord kasutavad arstid vatsakese sõlme kõrvaldamiseks kateetri ablatsiooni. See protseduur nõuab südamestimulaatoriks nimetatava seadme kirurgilist implanteerimist. See seade on loodud normaalse südamerütmi säilitamiseks. Uuringud ablatsiooni eeliste kohta AF-i ravis on endiselt käimas.
On veel üks protseduur, mille eesmärk on taastada normaalne südamerütm. Seda toimingut nimetatakse labürindiks. Selle operatsiooni käigus teeb kirurg kodadesse väikesed sisselõiked või põletused. Need põletused või lõikehaavad takistavad organiseerimata elektrisignaalide levikut.
See protseduur nõuab avatud südameoperatsiooni, seega tehakse seda tavaliselt siis, kui inimene vajab südameoperatsiooni muudel mõjuvamatel põhjustel, näiteks südameklappide raviks.
Lähenemisviisid algpõhjuste ravimiseks ja riskitegurite vähendamiseks
Kodade virvendusarütmia ravi hõlmab ka selle haiguse algpõhjuse kõrvaldamist. Kui AF põhjus on kindlaks tehtud, võib arst soovitada sobivat ravi. Näiteks võib ta välja kirjutada ravimeid kilpnäärme ületalitluse, kõrge vererõhu või kõrge vere kolesteroolitaseme raviks.
Samuti võib arst soovitada teil muuta oma tavalist elustiili: tervisliku toitumise, vähendage soola tarbimist (et tõhusamalt vähendada kõrge vererõhk), loobuge suitsetamisest ja tehke kõik stressi vähendamiseks.
Kodade virvendusarütmia ravi hõlmab ka alkoholi, kofeiini või muude stimulantide vältimist, mis võivad põhjustada südame löögisageduse tõusu.
Kodade virvendus ehk kodade virvendus (edaspidi AFI) on südame rütmihäire, mida iseloomustab kaootiline sage kodade erutus, tõmblused ja kokkutõmbed, samuti üksikute kodade lihaskiudude rühmade virvendus.
Tähtis: kodade kontraktsioonide sagedus AF ajal ulatub 350-600 lööki/60 sekundis. Sellise südame rütmihäire pikaajaline rünnak (kestab kauem kui 2 päeva) suurendab oluliselt tromboosiriski ja isheemilise insuldi väljakujunemist.
Kodade virvendusarütmia pidev vorm on tegur, mis põhjustab kroonilise vereringepuudulikkuse kiiret progresseerumist.
Tähtis: statistika kohaselt on 30% arütmiatega patsientide haiglaraviga seotud kliinilistest juhtudest põhjustatud kodade virvendusarütmiast. AF-i levimus on otseselt võrdeline “ohvrite” vanusega: kodade virvendusarütmia diagnoositakse 1% patsientidest, kes ei ole veel 60-aastased, ja 6% patsientidest, kes on selle vanusepiiri ületanud.
Miks on probleem?
Kodade virvendusarütmia põhjused on nii "kohalikud" müokardi patoloogiad kui ka "võõrad" haigused. Näiteks kaasneb MA sageli järgmiste vaevustega:
- reumaatilise iseloomuga südamerikked;
- arteriaalne hüpertensioon (kõrge vererõhk);
- müokardiinfarkt;
- põletikulise ja nakkusliku päritoluga patoloogilised muutused südames.
Tähtis: MA peamised määrajad on südamerikked. Aja jooksul põhjustab stenoos või klapipuudulikkus kardiomüopaatia (patoloogilised struktuursed ja funktsionaalsed muutused südamelihases) arengut. Seega normaalsed kiud paksenevad, suurenevad ja ilmnevad probleemid impulsi juhtivusega.

Südame isheemiatõbi põhjustab ka kodade virvendusarütmia sümptomeid. Südame isheemiatõve arütmia areneb samamoodi nagu eelmisel juhul, ainult terved lihaskiud asendatakse mitte paksenenud, vaid nekrootiliste (surnud) analoogidega.
Kardioskleroos - armkoe kasv kardiomüotsüütide asemel - on müokardiidi (viirusliku või bakteriaalse päritoluga põletikulised südamepatoloogiad) provokaator, mis põhjustab ka arütmiat.
Kodade virvendusarütmia erinevad vormid on sageli tingitud türeotoksikoosist (kilpnäärme talitlushäire), teatud ravimite rühmadest (südameglükosiidid, adrenergilised agonistid) või alkoholi kuritarvitamisest tingitud keha mürgistus. Lisaks provotseerib MA stress ja muud psühho-emotsionaalse ülekoormuse vormid ning see esineb ka kaaliumipuuduse taustal.
Kodade virvendusarütmia tekke riskitegurid on järgmised:
- olles naine;
- vanus (statistiliselt diagnoositakse MA sagedamini 50-aastase piiri ületanud patsientidel);
- liigne kehakaal (rasvumine);
- diabeet.
Südame aktiivsuse autonoomse regulatsiooni häiretega patsientidel on arütmiahood probleemiks. Seega on selliste inimeste müokardi talitlushäired tingimata "seotud" söögikordadega ja võivad ilmneda iga järsu kehaasendi muutusega öise une ajal. Kõik seisundid, millega kaasneb hormoonide norepinefriini ja adrenaliini võimas vabanemine verre (hirmutunne, suurenenud füüsiline aktiivsus, aktiivsed psühho-emotsionaalsed kogemused), võivad samuti esile kutsuda MA rünnaku.
Tähtis: arstid pööravad tähelepanu sellise nähtuse olemasolule nagu idiopaatiline kodade virvendusarütmia. Selle esinemise põhjused jäävad tavaliselt tuvastamata isegi pärast patsiendi seisundi põhjalikku diagnoosimist.
MA tüübid

Kodade virvendusarütmia klassifikatsioon võib olla erinev. Seega eristatakse MA tüüpe nii etioloogiliste (põhjustavate) tegurite, kliinilise kulgemise kui ka elektrofüsioloogiliste esinemismehhanismide alusel.
Seega hõlmab kodade virvendusarütmia peamine klassifikatsioon püsivaid, kroonilisi (konstantseid), paroksüsmaalseid (mööduvaid) vorme. Paroksüsmaalse MA rünnaku kestus on 1 kuni 7 päeva ning kroonilise ja püsiva MA tunnuseid võib tuvastada kauem kui 1 nädal.
Kodade virvendusarütmia tüübid, mis põhinevad täpselt sellel, kuidas müokardi funktsioonid on häiritud:
- Virvendus.
- Kodade laperdus.
Fibrillatsiooni ajal tõmbuvad kokku ainult üksikud lihaskiudude rühmad, seetõttu ei ole aatriumi koordineeritud töö sellisena kindlaks määratud. Atrioventrikulaarses ristmikus koondub suur hulk elektrilisi impulsse: mõned jäävad "paigale", teised lahknevad vatsakeste suunas, mille tulemusena toimivad nad erineva rütmiga.
Ventrikulaarsete kontraktsioonide sageduse põhjal tuvastavad eksperdid kodade virvendusarütmia järgmised vormid (mõõtühikud – lööki minutis):
- tahhüsüstoolne (alates 90);
- normosüstoolne (60-90);
- Bradüsüstoolne (alla 60).
Kodade laperdus on teatud tüüpi arütmia, mida iseloomustavad kiired (200-400 lööki/60 sek) kokkutõmbed eeldusel, et säilib ühtlane “tervislik” kodade rütm.
Kliiniline pilt
Kodade virvendusarütmia korral põhjustavad sümptomid järgmised tegurid:
- südame rütmihäirete vormid;
- müokardi seisund;
- südameklapi aparaat.
AF tahhüsüstoolset vormi on patsientidel kõige raskem taluda. Seda tüüpi kodade virvendusarütmia tunnused:
- õhupuudus isegi minimaalse füüsilise aktiivsusega;
- valu rinnus;
- tahhükardia;
- näo punetus (või vastupidi, liigne kahvatus);
- peapööritustunne, iiveldus;
- organism ei tule hästi toime suurenenud stressiga (füüsiline, emotsionaalne).
Kodade virvendusarütmia algstaadiumis ilmnevad selle sümptomid paroksüsmidena (nende kestus on inimestel erinev).
Paroksüsmaalset kodade virvendusarütmia tunnevad erinevad patsiendid erinevalt. Seega saavad mõned patsiendid sellise probleemi olemasolust teada alles uurimise käigus. Teiste "ohvrite" korral põhjustab MA järgmisi klassikalisi sümptomeid:
- kaootiline tugev südamelöök;
- hüperhidroos (liigne higistamine);
- värisemine kehas;
- nõrkus, töövõime langus;
- pideva ja samal ajal ebamõistliku hirmutunde ilmnemine;
- polüuuria (suurenenud uriini tootmine).
Kodade virvendusarütmia tahhüsüstoolse vormi korral kannatavad patsiendid minestamise all ja neil on pidev pearinglus. Tähelepanuväärne on see, et niipea, kui siinuse südamerütm taastub, kaovad kõik kirjeldatud MA sümptomid iseenesest. "Kogenud" patsiendid, kes põevad MA, isegi ei märka südame rütmihäirete rünnakuid.
Kodade virvendusarütmia tervikliku diagnoosimise käigus määrab arst müokardi töö kuulamisel (kuulamisel) erineva helitugevusega ebaühtlased toonid. AF-ga patsientide pulss on arütmiline.
Tähtis: tahhüsüstoolne krooniline kodade virvendusarütmia põhjustab sageli anomaaliat, näiteks pulsipuudust – patoloogilist nähtust, mille puhul südame löögisagedus (südame löögisagedus) minutis on suurem kui pulsilainete arv samal ajavahemikul. Selle patoloogilise protsessi määrab asjaolu, et AF-i korral ei väljutata verd aordi iga müokardi kontraktsiooniga.
Kodade virvendusarütmia bradüstoolne vorm annab endast teada aeglase ja tugeva südamelöögiga, valu rünnakutega rinnus ja selliste patsientide kaelaveenid hakkavad aeg-ajalt pulseerima.
Tähtis: häiresignaal on vererõhu järsk hüpe (alates 150 mm Hg) või langus (alla 90 mm Hg). Esimesel juhul suureneb isheemilise insuldi tekkerisk, teisel juhul on märkimisväärne südamepuudulikkuse või arütmogeense šoki oht.
Sõltumata kodade virvendusarütmia põhjusest on sümptomid tavaliselt patoloogiline protsess mida heledam, seda kõrgem on pulss. Tõsi, meditsiinipraktikas on ka juhtumeid, kui patsient, kelle pulss on 120–150 lööki minutis, tunneb end palju paremini kui bradükardia "ohver".
Kuidas probleemi tuvastada
 Enamikul kliinilistel juhtudel määratakse MA juba füüsilise läbivaatuse käigus. Seega tekib perifeerse pulsi palpeerimisel häiritud rütm, pinge ja täidis. Südamehääli kuulates ilmnevad olulised helitugevuse kõikumised ja ebaregulaarsed toonid.
Enamikul kliinilistel juhtudel määratakse MA juba füüsilise läbivaatuse käigus. Seega tekib perifeerse pulsi palpeerimisel häiritud rütm, pinge ja täidis. Südamehääli kuulates ilmnevad olulised helitugevuse kõikumised ja ebaregulaarsed toonid.
Kodade virvendusarütmia diagnoosi selgitamiseks suunab arst patsiendi elektrokardiograafilisele uuringule. Kuidas kodade virvendus EKG-l avaldub: P-laineid pole, nende asemel on kodade lained; QRS-id paiknevad juhuslikult.
Selline diagnostikatehnoloogia nagu igapäevane EKG jälgimine aitab täpselt määrata:
- MA vorm;
- paroksüsmide esinemissagedus, nende "seotus" kehalise aktiivsusega ja muud muutused keha seisundis.
Südamelihase töö tunnuste uurimine koormuse all (jooksulindi test, veloergomeetria) on mõeldud kodade virvendusarütmia ilmingute tuvastamiseks südame isheemiatõve korral.
Ehhokardiograafia näitab:
- verehüüvete olemasolu (puudumine) müokardi sees;
- südameõõnte suurus;
- lihaskahjustuse nähud;
- Uuring võimaldab teil hinnata vasaku vatsakese funktsioone.
Tähtis: kirjeldatud kodade virvendusarütmia terviklik diagnoos on vajalik antiarütmilise ja antitrombootilise ravi määramiseks.
AF-ga patsientide täiendav uurimine hõlmab MRI ja südame MSCT kasutamist.
Kuidas probleemiga toime tulla
Olenemata kodade virvendusarütmia põhjustest või sümptomitest hõlmab ravi järgmiste meditsiiniliste probleemide lahendamist:
- "tervisliku" siinusrütmi säilitamine;
- kodade virvendusarütmia kordumise ennetamine;
- pulsi kontroll;
- tüsistuste ennetamine (peamine on isheemiline insult südamepuudulikkuse ja trombemboolia tagajärjel).
Kodade virvendusarütmiaga patsientide ravi hõlmab järgmiste ravimite kasutamist:
- Novokaiinamiid ( intravenoossed süstid, suuliselt).
- Amiodaroon.
- Kinidiin.
- Propafenoon.
- Varfariin.
Tähtis: südame fibrillatsiooni medikamentoosne ravi toimub kontrolli all, arst jälgib vererõhu muutusi ja viib regulaarselt läbi elektrokardiogrammi.
Propranolool, digoksiin, verapamiil võivad aidata vähendada MA sümptomeid (leevendada õhupuudust, rahustada südamelööke, leevendada valu).
Tähtis: kui kodade virvendusarütmia sümptomid on tingitud põhihaigusest, tasub suunata jõupingutusi selle kõrvaldamiseks.
 Südame negatiivne "vastus" teatud ravimite kasutamisele on näidustus selliseks protseduuriks nagu elektriline kardioversioon (EC). Seega rakendatakse südamelihase piirkonda impulss-elektrilahendus, et taastada tervislik rütm. Sellised manipulatsioonid näitavad head kliinilist toimet 90% kliinilistest juhtudest.
Südame negatiivne "vastus" teatud ravimite kasutamisele on näidustus selliseks protseduuriks nagu elektriline kardioversioon (EC). Seega rakendatakse südamelihase piirkonda impulss-elektrilahendus, et taastada tervislik rütm. Sellised manipulatsioonid näitavad head kliinilist toimet 90% kliinilistest juhtudest.
Seega tehakse EKG rutiinselt või kiiresti, kasutades defibrillaatorit. Protseduur viiakse läbi ainult intensiivravis ja anesteesia all.
5% kliinilistest juhtudest põhjustab kardioversioon trombembooliat patsientidel, kes ei võta regulaarselt antikoagulante ja antiagregante, sõltumata kodade virvendusarütmia põhjusest.
Kodade virvendusarütmia on vältimatu ravimeede positiivse dünaamika puudumisel ravi ajal ravimid. Raadiosageduslik kopsuveenide isoleerimine on kodade virvendusarütmia radikaalne kirurgiline ravi.
Krooniline või püsiv kodade virvendus võib olla näidustus sellisele protseduurile nagu südame RFA - atrioventrikulaarse sõlme "kauteriseerimine" (spetsiaalse elektroodi abil).
Paljud MA-ga kokku puutuvad patsiendid on huvitatud sellest, kas selle sümptomitega on võimalik võidelda rahvapärased retseptid. Neid ei kasutata iseseisva ravina. Abimeetmena on lubatud kasutada rahustavaid looduslikke ühendeid (need võivad põhineda piparmündil, viirpuul, melissil). MA iseravimine ei ole võimalik, sellise koduse ravi läbiviimise kavatsusest peaksite kindlasti oma kardioloogi teavitama.
Võimalikud tagajärjed
Kodade virvendusarütmia peamised tüsistused:
- Südamepuudulikkus.
- Trombemboolia.
Sõltumata kodade virvendusarütmia ja AF-indutseeritud südamepuudulikkuse põhjusest võib patsientidel tekkida arütmogeenne šokk.
AF kombinatsioon mitraalstenoosiga on tegur, mis põhjustab vasaku atrioventrikulaarse ava ummistumist. Sellest taustast tulenev südamepuudulikkus on tavaline surmapõhjus.
Tähtis: iga 6. isheemiline insult on statistika kohaselt kodade virvendusarütmia tüsistus.
Ennetamine ja prognoos
 MA väljakujunemise ennetamiseks on vaja kiiresti diagnoosida ja (vajadusel) ravida haigusi, mis võivad potentsiaalselt põhjustada rütmihäireid.
MA väljakujunemise ennetamiseks on vaja kiiresti diagnoosida ja (vajadusel) ravida haigusi, mis võivad potentsiaalselt põhjustada rütmihäireid.
Kodade virvendusarütmia sekundaarne ennetamine on stressi ja muude psühho-emotsionaalse stressi vältimine, sigarettide ja alkoholi vältimine, mõõdukas regulaarne läbimõeldud treening.
Müokardiinfarkti trombembooliliste tüsistuste vältimiseks peavad vastava diagnoosiga patsiendid regulaarselt võtma antikoagulante (vältivad trombide teket) ja trombotsüütide agregatsiooni tõkestavaid aineid (verd vedeldada). Selliste ravimite efektiivsust jälgitakse kord kuus (INR monitooring), vajadusel kohandab raviarst ravimite annuseid (et vältida verejooksu).
Kodade virvendusarütmia ja selle tüsistuste põhjused on peamised tegurid, mis mõjutavad prognostilist hinnangut. Müokardi raskest kahjustusest põhjustatud AF võib lühikese aja jooksul areneda südamepuudulikkuseks. Idiopaatilise kodade virvenduse põhjustatud trombemboolia halb prognoos. Statistika kohaselt surevad MA-ga patsiendid mitmesugused patoloogiad südamed 1,7 korda sagedamini.
Kui müokardi (eriti vatsakeste) töös pole tõsiseid probleeme, on patsientide väljavaated soodsamad. Tõsi, patsientidel, kes teavad omast kogemusest, mis on kodade virvendusarütmia, võib nende elukvaliteet halveneda.
Tähelepanuväärne on, et haiguse idiopaatiline vorm ei mõjuta eriti patsientide heaolu - nad taluvad hästi intensiivset füüsilist koormust, tulevad toime igasuguse tööga ja üldiselt tunnevad end enesekindlalt.
Seega, teades kodade virvendusarütmia põhjuseid ja sümptomeid ning otsides viivitamatult abi kogenud kardioloogilt, saate vältida selle negatiivseid tagajärgi ja üldiselt parandada oma elukvaliteeti.
Artikli avaldamise kuupäev: 13.11.2016
Artikli uuendamise kuupäev: 12.06.2018
Kodade virvendusarütmia (lühendatult AF) on kõigi südame rütmihäirete seas kõige levinum arütmia tüüp.
Südame nõuetekohaseks ja tõhusaks toimimiseks määrab rütmi siinusõlm. See on piirkond, kust tuleb signaal südamele normaalselt kokkutõmbumiseks (st tekib impulss). Kodade virvendusarütmia korral on kokkutõmbed (mitte impulsid) kaootilised ja tulevad aatriumi erinevatest osadest. Nende kontraktsioonide sagedus võib ulatuda mitmesajani minutis. Tavaline kokkutõmbumissagedus on vahemikus 70 kuni 85 lööki minutis. Kui impulsid liiguvad südame vatsakestesse, suureneb ka nende kokkutõmbumissagedus, mis põhjustab seisundi järsu halvenemise.
Impulsi juhtivuse diagramm


Kui südame löögisagedus on kõrge (üle 85 löögi minutis), räägivad nad kodade virvendusarütmia tahhüsüstoolsest vormist. Kui sagedus on madal (alla 65–70 lööki minutis), räägivad nad bradüsüstoolsest vormist. Tavaliselt peaks südame löögisagedus olema 70–85 lööki minutis - sellises olukorras räägitakse virvenduse normosüstoolsest vormist.
Mehed haigestuvad sagedamini kui naised. Vanusega suureneb AF-i tekke oht. 60. eluaastal avastatakse see probleem 0,5%-l kõigist arsti poole pöördunutest ning pärast 75. eluaastat avastatakse arütmia igal kümnendal inimesel.
Selle haigusega tegeleb kardioloog, südamekirurg või arütmoloog.
Vastavalt ametlikele andmetele, mis on esitatud Venemaa kardioloogide 2012. aasta soovitustes, on kodade virvendus ja kodade virvendus identsed mõisted.
Miks on fibrillatsioon ohtlik?
Kui kokkutõmbed on kaootilised, püsib veri kodades kauem. See viib verehüüvete tekkeni.
Südamest väljuvad suured veresooned, mis kannavad verd ajju, kopsudesse ja kõikidesse siseorganitesse.
- Tekkinud verehüübed paremas aatriumis liiguvad läbi suure kopsutüve kopsudesse ja viivad.
- Kui verehüübed tekivad vasakpoolses aatriumis, sisenevad need aordikaare veresoonte kaudu ajju. See viib insuldi arenguni.
- Kodade virvendusarütmiaga patsientidel on oht ajuinsuldi tekkeks (äge aju vereringe) 6 korda kõrgem kui ilma rütmihäireteta.
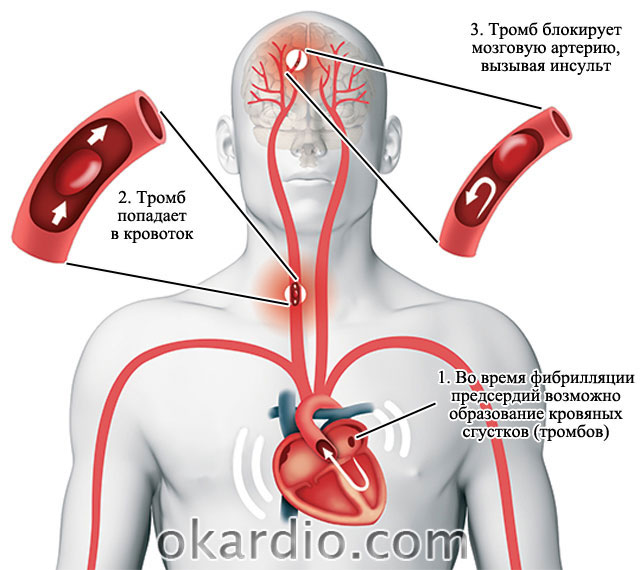 Verehüüvete moodustumine vasakpoolses aatriumis põhjustab insuldi
Verehüüvete moodustumine vasakpoolses aatriumis põhjustab insuldi Patoloogia põhjused
Põhjused jagunevad tavaliselt kahte suurde rühma:
Südamlik.
Mittesüdamlik.
Harva, geneetilise eelsoodumuse ja südame juhtivussüsteemi ebanormaalse arengu korral võib see patoloogia olla iseseisev haigus. 99% juhtudest ei ole kodade virvendusarütmia iseseisev haigus või sümptom, vaid see tekib aluseks oleva patoloogia taustal.
1. Südame põhjused
Tabel näitab, kui sageli esineb AF-ga patsientidel südamepatoloogiat:
Kõigist defektidest tuvastatakse kodade virvendusarütmia kõige sagedamini mitraal- või mitmeklapiliste südamedefektidega. Mitraalklapp on ventiil, mis ühendab vasaku aatriumi ja vasaku vatsakese. Mitmeklapi defektid on mitme klapi kahjustused: mitraal- ja (või) aordi- ja (või) trikuspidaalklapi.
 Mitraalne südamehaigus
Mitraalne südamehaigus Põhjuseks võivad olla ka haiguste kombinatsioonid. Näiteks võib südamedefekte kombineerida südame isheemiatõvega (koronaartõbi, stenokardia) ja arteriaalse hüpertensiooniga (kõrge vererõhk).
Südameoperatsioonijärgne seisund võib põhjustada kodade virvendusarütmiat, kuna pärast operatsiooni võib tekkida:
Muutused intrakardiaalses hemodünaamikas (näiteks oli halb klapp - implanteeriti hea, mis hakkas õigesti tööle).
Elektrolüütide tasakaaluhäired (kaalium, magneesium, naatrium, kaltsium). Elektrolüütide tasakaal tagab südamerakkude elektrilise stabiilsuse
Põletik (õmbluste tõttu südamel).
2. Mittekardiaalsed põhjused
Alkoholi tarbimine võib mõjutada kodade virvendusarütmia riski. Ameerika teadlaste 2004. aastal läbi viidud uuring näitas, et kui alkoholiannus tõuseb üle 36 grammi päevas, suureneb kodade virvendusarütmia tekkerisk 34%. Huvitav on ka see, et sellest näitajast väiksemad alkoholiannused ei mõjuta AF-i teket.
Vegetovaskulaarne düstoonia on funktsionaalsete häirete kompleks närvisüsteem. Selle haigusega esineb sageli paroksüsmaalne arütmia (arütmia tüüpide kirjeldus on järgmises plokis).
AF klassifikatsioon ja sümptomid
AF klassifitseerimisel on palju põhimõtteid. Kõige mugavam ja üldtunnustatud klassifikatsioon põhineb kodade virvendusarütmia kestusel.
* Paroksüsmid on rünnakud, mis võivad tekkida ja katkeda spontaanselt (st iseeneslikult). Rünnakute sagedus on inimestel erinev.
Iseloomulikud sümptomid
Kõigil fibrillatsiooni tüüpidel on sarnased sümptomid. Kui kodade virvendusarütmia esineb põhihaiguse taustal, esitavad patsiendid kõige sagedamini järgmisi kaebusi:
- Südamepekslemine (sagedane rütm, kuid bradüsüstoolse vormi korral on pulss vastupidi madal - alla 60 löögi minutis).
- Katkestused (südame "külmumine" ja seejärel rütm, mis võib olla sage või haruldane). Sage rütm - üle 80 löögi minutis, harv - alla 65 löögi minutis).
- Õhupuudus (kiire ja raske hingamine).
- Pearinglus.
- Nõrkus.
Kui kodade virvendusarütmia esineb pikka aega, tekib õhtuti jalgade turse.
Diagnostika
Kodade virvendusarütmia diagnoosimine ei ole keeruline. Diagnoos tehakse EKG põhjal. Rünnakute sageduse ja kombinatsioonide selgitamiseks teiste rütmihäiretega viiakse läbi erimeetmed (EKG jälgimine kogu päeva jooksul).
 Südamelöögid elektrokardiogrammil. Suurendamiseks klõpsake fotol
Südamelöögid elektrokardiogrammil. Suurendamiseks klõpsake fotol  Kodade virvendusarütmia diagnoositakse EKG abil.
Kodade virvendusarütmia diagnoositakse EKG abil. Kodade virvendusarütmia ravi
Ravi on suunatud põhjuse kõrvaldamisele ja/või tüsistuste ennetamisele. Mõnel juhul on võimalik siinusrütm taastada ehk ravida virvendusarütmia, kuid juhtub ka seda, et rütmi ei õnnestu taastada – sellisel juhul on oluline südametegevuse normaliseerimine ja säilitamine ning tüsistuste tekke vältimine.
AF edukaks raviks peate: kõrvaldama rütmihäireid põhjustanud põhjuse, teadma südame suurust ja virvenduse kestust.
Konkreetse ravimeetodi valimisel määratakse esmalt eesmärk (olenevalt patsiendi konkreetsest seisundist). See on väga oluline, kuna sellest sõltub taktika ja meetmete komplekt.
Esialgu määravad arstid medikamentoosse ravi ja ebatõhususe korral elektroimpulssravi.
Kui see ei aita ravimteraapia, elektriimpulss, siis arstid soovitavad (spetsiaalne ravi raadiolainete abil).
Narkootikumide ravi
Kui rütm õnnestub taastada, teevad arstid selleks kõik endast oleneva.
AF-i raviks kasutatavad ravimid on toodud tabelis. Need soovitused on üldiselt aktsepteeritud rütmihäirete, nagu kodade virvendusarütmia, peatamiseks.
Elektroimpulssravi
Mõnikord muutub ravi ravimitega (intravenoossed või tabletid) ebaefektiivseks ja rütmi ei saa taastada. Sellises olukorras tehakse elektroimpulssravi - see on meetod südamelihase mõjutamiseks elektrivoolu tühjenemisega.
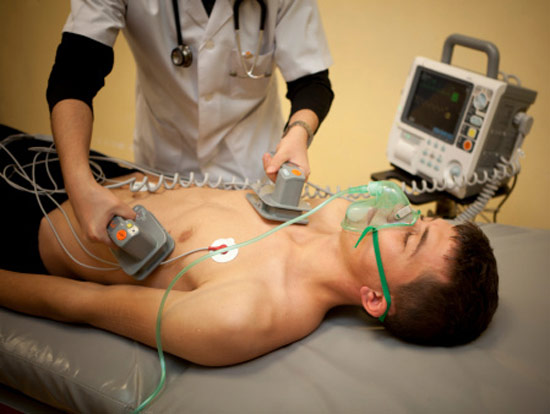 Elektroimpulssravi
Elektroimpulssravi On olemas välised ja sisemised meetodid:
Väline viiakse läbi naha ja rindkere kaudu. Seda meetodit nimetatakse mõnikord kardioversiooniks. Kodade virvendusarütmiast paraneb 90% juhtudest, kui ravi alustatakse õigeaegselt. Südamekirurgia haiglates on kardioversioon väga tõhus ja seda kasutatakse sageli paroksüsmaalse arütmia korral.
Sisemine. Südameõõnde sisestatakse kaela või rangluu piirkonna suurte veenide kaudu õhuke toru (kateeter). Selle toru kaudu juhitakse elektrood (sarnaselt juhtmega). Protseduur toimub operatsioonitoas, kus arst saab röntgenikontrolli all monitoridel visuaalselt hinnata, kuidas elektroodi õigesti orienteeruda ja paigaldada.
Järgmisena rakendatakse joonisel näidatud spetsiaalse varustuse abil tühjendus ja vaadatakse ekraani. Ekraanil saab arst määrata rütmi iseloomu (siinusrütm on taastatud või mitte). Püsiv kodade virvendusarütmia on kõige levinum juhtum, mille puhul arstid seda tehnikat kasutavad.
Raadiosageduslik ablatsioon
Kui kõik meetodid on ebaefektiivsed ja kodade virvendusarütmia halvendab oluliselt patsiendi eluiga, on soovitatav kõrvaldada kahjustus (mis määrab südame ebanormaalse rütmi), mis põhjustab suurenenud kontraktsioonide sagedust - raadiosageduslik ablatsioon (RFA) - ravi raadiolainete abil. .
 Raadiosageduslik ablatsioon
Raadiosageduslik ablatsioon Pärast kahjustuse kõrvaldamist võib rütm olla haruldane. Seetõttu saab RFA-d kombineerida kunstliku südamestimulaatori – südamestimulaatori (väike elektrood südameõõnde) implanteerimisega. Südame rütmi reguleerib elektroodi kaudu südamestimulaator, mis paigaldatakse naha alla rangluu piirkonda.
Kui tõhus see meetod on? Kui RFA tehti paroksüsmaalse AF-ga patsiendile, siis aasta jooksul püsib siinusrütm 64–86% (2012. aasta andmed). Kui oli püsiv vorm, siis pooltel juhtudel naaseb kodade virvendusarütmia.
Miks ei ole alati võimalik siinusrütmi taastada?
Peamine põhjus, miks siinusrütmi pole võimalik taastada, on südame ja vasaku aatriumi suurus.
Kui südame ultraheli järgi määratakse vasaku aatriumi suuruseks kuni 5,2 cm, siis on siinusrütmi taastamine võimalik 95%. Arütmoloogid ja kardioloogid teatavad sellest oma väljaannetes.
Kui vasak aatrium on suurem kui 6 cm, on siinusrütmi taastamine võimatu.
 Südame ultraheliuuring näitab, et vasaku aatriumi suurus on üle 6 cm
Südame ultraheliuuring näitab, et vasaku aatriumi suurus on üle 6 cm Miks see juhtub? Kui see südameosa on venitatud, tekivad selles mõned pöördumatud muutused: fibroos, müokardi kiudude degeneratsioon. Selline müokard (südame lihaskiht) mitte ainult ei suuda sekundit siinusrütmi säilitada, vaid kardioloogide sõnul ei tohiks see seda teha.
Prognoos
Kui AF diagnoositakse õigeaegselt ja patsient järgib kõiki arsti soovitusi, on siinusrütmi taastamise tõenäosus suur – üle 95%. Me räägime olukordadest, kus vasaku aatriumi suurus ei ületa 5,2 cm ja patsiendil on äsja diagnoositud arütmia või kodade virvenduse paroksüsm.
Püsiva vormiga patsientidel pärast RFA-d taastuv siinusrütm püsib aasta jooksul 50% juhtudest (kõigist operatsiooni läbinud patsientidest).
Kui arütmia on kestnud mitu aastat, näiteks üle 5 aasta, ja süda on "suure" suurusega, on arstide soovitused uimastiravi, mis aitab sellise südame toimimist. Rütmi ei saa taastada.
AF-iga patsientide elukvaliteeti saab parandada soovitatava ravi järgimisega.
Kui põhjuseks on alkohol ja suitsetamine, siis piisab nende tegurite kõrvaldamisest, et rütm normaliseerub.
Kodade virvendusarütmia on kõige levinum arütmia tüüp. Üle 40-aastased mehed on haigusele kõige vastuvõtlikumad, kuna nad juhivad sageli ebatervislikku eluviisi ja kuritarvitavad halbu harjumusi.
Seda patoloogiat esineb noortel harva, välja arvatud juhtudel, kui esineb muid südameprobleeme. Esimesi sümptomeid ei saa ignoreerida, sest kui haigus on diagnoositud ja õigesti ravitud, saab tõsiseid tagajärgi vältida.
Peate teadma, et selle haiguse ohuks on südame suuruse suurenemine, mis põhjustab üha rohkem terviseprobleeme. Nii et uurime välja, mis on kodade virvendusarütmia, mis seda põhjustab ja milline ravi on tõhusam.
 Kodade virvendus
Kodade virvendus Kodade virvendusarütmia (kodade virvendus) on supraventrikulaarse arütmia kõige levinum vorm, mille korral kodad tõmbuvad kaootiliselt kokku kiirusega 400–600 minutis ilma südame vatsakestega kooskõlastamata.
Ventriklitesse juhitavate impulsside sageduse filtri rolli täidab AV-sõlm (tavaliselt on atrioventrikulaarne sõlm võimeline juhtima kuni 140-200 impulssi minutis). Seetõttu jõuab kodade virvendusarütmia korral vatsakestesse vaid osa impulsse ja nende kokkutõmbumine toimub ebaregulaarselt, meenutades virvendusarütmiat (sellest ka nimi kodade virvendus).
Siinusõlm kaotab oma funktsiooni südamestimulaatorina. Enamikul kodade virvendusarütmiaga inimestel (eriti kui kodade virvendusarütmia kestus ületab 48 tundi) on suurenenud risk verehüüvete tekkeks, mis, kuna nad liiguvad, võivad kaasa aidata insuldi tekkele. Kodade virvendusarütmia paroksüsmaalse vormi üleminek püsivale vormile võib kaasa aidata kroonilise südamepuudulikkuse tekkele või progresseerumisele.
Kas su süda kaotab oma tavapärase tempo, kuigi oled harjunud mitte muretsema? Kas tunnete, et see on muutunud ohjeldamatuks ja kapriisseks? See ei ole romantiline põnevus, vaid tõsised terviseprobleemid, mis lahenevad, kui õigel ajal arstilt abi otsida. Lisateavet kodade virvendusarütmia kohta leiate allpool.
Kodade virvendusarütmia on südamelihase kiudude katkendlik, sünkroniseerimata kokkutõmbumine, mis kahjustab elundi efektiivset talitlust. Sellise diagnoosi korral on ventrikulaarse kontraktsiooni sagedus vahemikus 90 kuni 150 lööki minutis.
Samal ajal on ka ventrikulaarne rütm häiritud. Alguses on haigus olemuselt paroksüsmaalne, see tähendab, et see avaldub rünnakute kujul, mis kestavad mitu minutit kuni mitu tundi, rünnakute vaheaegadel registreeritakse õige siinusrütm.
See on kõige levinum südame rütmihäire, mida esineb 2%-l kogu elanikkonnast – see on enam kui 6 miljonit eurooplast. Eakatel patsientidel esineb see kõrvalekalle palju sagedamini kui noortel.
Seda suundumust võib seletada asjaoluga, et vanusega muutub müokardi struktuur, sageli ilmneb müokardioskleroos - looduslik lihaskude asendub mitteelastse sidekoega.


Kodade virvendusarütmia on selle tüsistuste tõttu ohtlik. Loomulikult võib kiire südamelöögiga kaasneda nii vererõhu tõus kui ka langus, mille taustal tunneb patsient mõningast ebamugavust. Kuid arütmia episood ise põhjustab harva eluohtlikke seisundeid.
Sama kehtib ka südamepuudulikkuse tekke kohta, mis võib avalduda üsna selgelt, kuid areneb sellest hoolimata alati järk-järgult. Kui patsient ravib oma tervist adekvaatselt, tuleb ta arsti juurde ammu enne, kui defitsiit jõuab haripunkti.
Kuid isegi halvimal juhul allub selline südamepuudulikkus tavaliselt ravile hästi, kuna seda põhjustab enamasti arütmia, mitte südamelihase nõrkus.
Kardioemboolne insult on kodade virvendusarütmia kõige tõsisem tüsistus. Kodade virvendusarütmia ravi üks peamisi suundi on suunatud just insuldi ennetamisele. Kodade virvendusarütmia ravi motoks on: "Hoolitse oma pea eest."
Kui süda toimib kaootiliselt, ei väljutata veri kodadest täielikult, soodustades seeläbi trombide teket. Need verehüübed võivad puruneda ja liikuda läbi vereringe kogu kehas. Kuid kõige märgatavam löök langeb alati ajule.


Paroksüsmaalne kodade virvendus, püsiv kodade virvendus, püsiv kodade virvendus, bradüsüstoolne, eusüstoolne, tahhüsüstoolne arütmia - proovime mõista kõiki neid termineid, et mõistaksite arsti määratud diagnoosi tähendust, sest sellest sõltub ravi taktika.
Kui olete varasemaid artikleid lugenud, olete juba aru saanud, et kodade virvendus ja kodade virvendus on üks ja seesama. Nüüd mõtleme välja, mis see on. Paroksüsmaalne kodade virvendusarütmia (kodade virvendus) on arütmia, mis pärast selle ilmnemist kaob iseenesest 7 päeva jooksul.
See võib esineda piiramatu arv kordi päevas ja mööduda iseenesest. See tähendab, et see võib olla paroksüsmaalse iseloomuga. Episoodides on rünnakute vahel normaalne rütm. Patsient ei pruugi seda arütmiat isegi tunda või vastupidi, paroksüsmid võivad olla äärmiselt ebameeldivad ja elukvaliteeti oluliselt häirida.
Püsiv kodade virvendus - sellisel kujul ei kao arütmia iseenesest, selleks on vaja rütmi taastamiseks kasutada ravimeid. Samuti peetakse arütmiat püsivaks, kui see kestab üle 7 päeva.
Püsiv kodade virvendus – nagu nimi ise viitab, eksisteerib pidevalt ja seda ei saa ravida ühegi olemasoleva meetodiga. Lisaks jagatakse arütmia ka südame löögisagedusega (HR):
- Südame löögisagedus alla 60 on bradüsüstoolne.
- Pulss 60-90 – eussüstoolne.
- Südame löögisagedus üle 90 - tahhüsüstoolne.
- Mille poolest kodade virvendusarütmia erineb kodade laperdustest?
- ATRIAL FUTTER on ainus ergastuse (re-entry) laine, mis liigub mööda suletud trajektoori.
- Kodade virvendus on mitu (tavaliselt rohkem kui 4) ergastuse (re-entry) lainet, mis liiguvad kaootiliselt ja millel puudub stabiilne trajektoor, see tähendab, et liikumise ajal haaravad nad kinni mis tahes osa müokardist, mis on juba olekust väljunud. tulekindlus ja on valmis põnevil olema.
- Niisiis on kodade laperdus ja kodade virvendusarütmia erinevad rütmihäired, millel on erinev taktika. Igasugune TP on näidustus kateetri eemaldamiseks. AF-i ravitakse enamikul juhtudel ravimitega.
Trajektoor on anatoomiliselt ettemääratud, see tähendab, et see läbib spetsiifilisi anatoomilisi moodustisi (lihaste kodade sildu), mis on piiratud elektriliselt inertsete kudedega (mitraaal- või trikuspidaalklapi kiuline rõngas, õõnsus- või kopsuveenide suu, parema või kopsuveenide lisandid). vasak aatrium, kirurgiline arm või plaaster).
AFL-i tekkepõhjus on kodade müokardi ainus koht (tsoon), kus kodade sisene juhtivus aeglustub koos ühesuunalise blokaadi moodustumisega ja re-entry laine algusega.
Kuna on olemas topograafiline ettemääratus (anatoomiline substraat), on TP laine trajektoor konstantne, see tähendab, et see liigub sama rada (kuhugi pööramata) ühtlase kiirusega.
See tähendab, et EKG-l on TP-lained ALATI ühesuguse kujuga ja järgnevad sama intervalliga. Kuna on olemas rangelt määratletud trajektoor, on meil võimalus kõrvaldada kodade laperdus ise ja kõik selle esinemise tingimused, luues selle trajektoori läbiva pideva joone, kasutades kateetrioperatsiooni (ablatsiooni). Inimene muutub terveks.
Lained sulanduvad perioodiliselt üksteisega, seejärel lagunevad uuesti tütarlaineteks. Kohati sünnivad lained. Selleks, et oleks palju re-entry laineid, peab olema palju ühesuunalise blokaadi sektsioone ja ka palju kiirendatud rakendamise lõike.
Seega on AF olemasolu eelduseks elektriliselt ühtse kodade müokardi elektriline eraldamine (dispersioon) (tervel inimesel) suurema või väiksema refraktaarsuse, kiire või aeglase juhtivusega piirkondadeks.
Seega muutub müokard funktsionaalselt MOSAIKIKS. See tähendab, et AF-i tekke põhjuseks on hajus patomorfoloogiline protsess ja seda on väga raske lokaalselt (kirurgiliselt) mõjutada.
Seetõttu on enamikul juhtudel vajalik eluaegne ravimteraapia.
Põhjused
Kodade virvendusarütmia peamised põhjused:
- müokardi (südamelihase) erutatavuse esialgne häire, selle põletik või loomulike rakkude asendamine sidekoe;
- reumaatilised defektid, mis mõjutavad ventiilide terviklikkust;
- hüpertooniline haigus;
- krooniline südamepuudulikkus;
- sagedase ja haruldase pulsi muutus;
- müokardi põletik;
- kilpnäärme haigused;
- erinevate ravimite üleannustamine - näiteks diureetikumid (diureetikumid), südameglükosiidid (mida kasutatakse südamepuudulikkuse raviks);
- alkoholi- või uimastimürgitus;
- stressirohke seisund.
Kodade virvendusarütmia tüübid:
Kestuse järgi:
- kodade virvendusarütmia paroksüsmaalne vorm - rünnak peatub iseenesest, tavaliselt 48 tunni jooksul;
- püsiv - üks või mitu paroksüsmi, mis kestavad üle päeva, rütmi taastamine toimub pärast seda uimastiravi või elektriline kardioversioon;
- pikaajaline püsiv AF – rütmi taastamise otsuse tegemise hetkeks kestab 1 aasta või kauem;
- krooniline - nn kodade virvendusarütmia püsiv vorm - juhul, kui kardioversioon oli ebaefektiivne või seda ei tehtud.
Südame löögisageduse järgi:
- normosüstoolne - vatsakesed tõmbuvad kokku sagedusega 60-100 lööki / min;
- bradüstoolne - vähem kui 60 lööki minutis;
- tahhüsüstoolne - kodade virvendusarütmia vorm, mida iseloomustab rohkem kui 90-100 lööki minutis.
Manifestatsiooni olemuse järgi:
- kodade virvendus – elektriimpulss ilmub parema aatriumi seina ja levib läbi vatsakeste ja kodade müokardi.
- kodade laperdus - müokardi kiud tõmbuvad kokku aeglasemalt - 200-400 lööki minutis.
Nad hakkavad kokku tõmbuma ja veri vabaneb. Kuid fibrillatsiooniga tõmbuvad müokardi kiud asünkroonselt ja üsna kiiresti kokku.
Südame pumpamisfunktsioon on häiritud ja müokardilihas kogeb täiendavat stressi. Aeglaselt hakkavad kokku tõmbuma ka vatsakesed, mis saavad kodadest impulsi.
Kodade virvendusarütmia esineb selliste südamehaigustega nagu:
- Hüpertensioon on kõrge vererõhk.
- Koronaararterite haigus – tuntud ka kui koronaararterite haigus. Kolesterooli naastude ilmumine koronaararterite sees. Need arterid varustavad südamelihast hapnikurikka verega.
- Kaasasündinud südamehaigus on südame struktuuri defekt, mis esineb sünnist saati. Nende hulka kuuluvad südame siseseinte, ventiilide ja veresoonte defektid. Kaasasündinud südamerikked muudavad normaalset verevoolu läbi südame.
- Mitraalklapi prolaps on ebanormaalne verevool, mis kulgeb läbi mitraalklapi südame vasakust vatsakesest vasakusse aatriumisse.
- Kardiomüopaatia on tõsine seisund, mille korral müokard muutub põletikuliseks ja ei tööta korralikult.
- Perikardiit on perikardi, südant ümbritseva kaitsemembraani põletik.
- Südameoperatsioon – kodade virvendusarütmia võib põhjustada südameoperatsioon. Üsna suurel protsendil patsientidest tekib pärast operatsiooni kodade virvendusarütmia.
Muud haigused, mis võivad põhjustada patoloogiat


Kodade virvendusarütmia esineb ka inimestel, kellel on järgmised seisundid:
- Hüpertüreoidism on kilpnäärme hüperfunktsioon.
- Uneapnoe on tavaline seisund, mille puhul patsiendil on une ajal üks või mitu hingamispausi või pindmine hingamine. Obstruktiivne uneapnoe põhjustab tavaliselt kõrget vererõhku (hüpertensiooni), mis suurendab oluliselt teie südameprobleemide ja insuldi riski.
- Kodade laperdus – see haigus sarnaneb kodade virvendusarütmiaga, kuid ebanormaalsed kodade südamerütmid on vähem kaootilised ja organiseeritumad kui kodade virvendusarütmia korral. Kodade laperdus võib areneda kodade virvenduseks.
- Pneumoonia on kopsupõletik.
- Kopsuvähk.
- Kopsuemfüseem on alveoolide patoloogiline laienemine ja nende normaalse kokkutõmbumise võimetus, mis põhjustab gaasivahetuse häireid kopsudes.
- Bronhopulmonaalsed infektsioonid.
- Kopsuemboolia on kopsuarteri harude ja enda ummistus verehüüvete tõttu.
- Süsinikmonooksiidi mürgistus.
Kodade virvendusarütmia võivad põhjustada ka:
- Alkoholi kuritarvitamine – regulaarne, liigne, pikaajaline alkoholi tarbimine suurendab oluliselt kodade virvendusarütmia tekkeriski. Beth Israeli meditsiinikeskuse teadlaste läbiviidud uuring näitas, et kodade virvendusarütmia risk on joojate seas 45% suurem kui mittejoojatel.
- Suitsetamine – Suitsetamine võib põhjustada mitmesuguseid südamehaigusi, sealhulgas kodade virvendusarütmia.
- Liigne kofeiini tarbimine – kodade virvendusarütmia võib põhjustada liiga palju kohvi, energiajookide või koola joomist.


Supraventrikulaarse tahhükardia rünnakute ajal tuleks alustada vagusnärvi reflektoorse toimega. Kõige tõhusam viis selleks on pingutada patsienti sügava hingetõmbe kõrgusel.
Samuti on võimalik mõjutada sinokarotiidi tsooni. Unearteri siinuse massaaž viiakse läbi nii, et patsient lamab selili, vajutades paremat unearterit. Silmamunadele vajutamine on vähem efektiivne.
Kui mehaaniliste võtete kasutamine ei anna mõju, kasutatakse ravimeid, kõige tõhusam on verapamiil (isoptiin, finoptiin), mida manustatakse intravenoosselt 4 ml 0,25% lahuse (10 mg) joana.
Üsna efektiivne on ka adenosiintrifosfaat (ATP), mida manustatakse intravenoosselt joana (aeglaselt) koguses 10 ml 10% lahust 10 ml 5% glükoosilahusega või isotoonilise naatriumkloriidi lahusega. See ravim võib vähendada vererõhku, seetõttu on tahhükardiahoogude ajal, millega kaasneb arteriaalne hüpotensioon, parem kasutada novokainamiid näidatud annuses koos 0,3 ml 1% mesatooni lahusega.
Supraventrikulaarse tahhükardia rünnakuid saab peatada ka teiste intravenoosselt manustatavate ravimite, amiodaroon (kordaron) - 6 ml 5% lahuse (300 mg), ajmaliini (giluritmaalne) - 4 ml 2,5% lahuse (100 mg) abil. , propranolool (inderaal, obsidaan) - 5 ml 0,1% lahust (5 mg), disopüramiid (ritmilen, rütmimodaan) - 10 ml 1% lahust (100 mg), digoksiin - 2 ml 0,025% lahust (0,5 mg).
Kõiki ravimeid tuleb kasutada, võttes arvesse vastunäidustusi ja võimalikke kõrvaltoimeid.
Anapriliini (Inderal, Obzidan) süstitakse veeni annuses 0,001 g 1-2 minuti jooksul. Kui rünnakut ei ole võimalik kohe peatada, manustatakse anapriliini uuesti mõne minuti pärast samas annuses kuni koguannuseni 0,005 g, mõnikord 0,01 g. Samaaegselt viiakse läbi EKG ja hemodünaamiline monitooring. Suukaudselt määratud 0,02-0,04 g 1-3 korda päevas.
Oksprenolooli (Trazicor) manustatakse intravenoosselt 0,002 g, suukaudselt 0,04-0,08 g (2-4 tabletti), Visken - intravenoosselt 0,0002-0,001 g joana või tilguti 5% glükoosilahuses või suukaudselt 0,015 g. (3-6 tabletti).
Kodade virvenduse paroksüsmi leevendamiseks manustatakse kõige sagedamini intravenoosselt 2-3 ml 10% novokainamiidi lahust. Kui toime puudub, korratakse manustamist samas annuses iga 4-5 minuti järel, kuni süstitava lahuse üldkogus jõuab 10 ml-ni. Novokaiinamiid lõpetab paroksüsmi enamikul patsientidest.
Taastatud rütmi säilitamiseks ja uute hoogude vältimiseks manustatakse novokainamiidi suu kaudu 0,5 g 4-8 korda päevas 10-20 päeva jooksul.
Kui siinusrütm ei ole taastunud, eriti juhtudel, kui kodade virvendusarütmia on kombineeritud ägeda vasaku vatsakese puudulikkusega, manustatakse aeglaselt 0,5-1 ml 0,05% strofantiini lahust või 1-1,5 ml 0,06% korglükooni lahust lahjendatuna. manustatakse intravenoosselt 10 ml isotoonilises naatriumkloriidi lahuses. Sageli pärast seda kodade virvendusarütmia peatub.
Ravi


Ravi sõltub sellest, milline AF teil on ja kui palju see teid häirib. Kui rünnakud on kerged ega põhjusta probleeme, võib arst piirduda ravimitega, mis vähendavad ülalkirjeldatud tüsistuste riski.
Teie arst võib välja kirjutada ravimeid, mis võivad vähendada hoogude sagedust (antiarütmiline ravi) või kontrollida teie südame löögisagedust. Kui sümptomid on üsna rasked ja rünnak ei lõpe pikka aega, siis on südame rütmi normaliseerimiseks vajalik kardioversioon (südame rütmi taastamine elektrilahenduse abil).
See protseduur viiakse läbi kliinikus arsti järelevalve all. Kui südametegevust ei ole võimalik ravimite abil kontrollida ja pulss on madal, on vajalik kunstliku südamestimulaatori implanteerimine.
Kui ravimid ei kontrolli AF-i piisavalt, võib arst otsustada teha protseduuri, mida nimetatakse kateetri ablatsiooniks. See lähenemisviis, mis võib viia täieliku taastumiseni, võib kodade virvendusarütmia vähendada või isegi kõrvaldada.
Seda tüüpi arütmia korral on arstil harva eesmärk siinusrütmi normaliseerimine. Kuigi haiguse ebatõsise vormiga, võite proovida taastada normaalne siinusrütm uimastiravi või elektrokardioversiooni abil.
Kui seda ei ole võimalik saavutada, on ülesandeks normaliseerida südame löögisagedus (HR) koridoris puhkeolekus 60-80 löögini minutis ja puhkeolekus kuni 120 löögini. kehaline aktiivsus. Samuti on oluline vähendada verehüüvete ja trombemboolia riski.
Siinusrütmi taastamise vastunäidustused on:
- südamesiseste trombide esinemine, siinussõlme nõrkus ja kodade virvendusarütmia bradükardiline vorm, kui südame löögisagedus on vähenenud;
- südamedefektid, mis nõuavad kirurgilist sekkumist;
- reumaatilised haigused aktiivses staadiumis;
- raske arteriaalne hüpertensioon 3 kraadi;
- türeotoksikoos;
- krooniline südamepuudulikkus 3. aste;
- vanus üle 65 aasta südamehaigusega patsientidel ja 75 aastat südame isheemiatõvega patsientidel;
- laienenud kardiomüopaatia;
- vasaku vatsakese aneurüsm;
- sagedased kodade virvenduse rünnakud, mis nõuavad antiarütmikumide intravenoosset manustamist.
Rütmi taastamine toimub antiarütmiliste ravimite nagu dofetiliid, kinidiin, amiodaroon, samuti elektriimpulssravi abil. Püsiva kodade virvendusarütmia korral on ravimite efektiivsus rütmi taastamisel 40-50%.
Eduvõimalused elektroimpulssravi kasutamisel suurenevad 90% -ni, kui haigus ei kesta kauem kui 2 aastat ja on sama 50%, kui haigus kestab üle 5 aasta. Hiljutised uuringud on näidanud, et antiarütmikumid haigusi põdevatel inimestel südame-veresoonkonna süsteemist võib põhjustada vastupidise efekti ja süvendada arütmia kulgu ja isegi põhjustada kõrvalmõjud eluohtlik.
Arst võib keelduda rütmi taastamisest, kui on kahtlus, et siinusrütm säilib tulevikus pikka aega. Reeglina taluvad patsiendid kodade virvendusarütmia püsivat vormi kergemini kui naasmist siinusrütmist kodade virvendusarütmiasse. Seetõttu on esimene valik pulssi vähendavad ravimid.
B-blokaatorid (ravimid püsiva kodade virvendusarütmia raviks – metoprolool, propranolool) ja kaltsiumi antagonistid (verapamiil) koostoimes võivad aidata vähendada südame löögisagedust nõutud piirini. Neid ravimeid kombineeritakse sageli südameglükosiididega (digoksiin). Perioodiliselt peab patsient läbima ravi efektiivsuse jälgimise.
Sel eesmärgil kasutatakse Holteri EKG monitooringut ja veloergomeetriat. Kui ravimitega ei ole võimalik südame löögisagedust normaliseerida, tekib küsimus: kirurgiline ravi, milles kodad ja vatsakesed on isoleeritud.
Kuna verehüüvete teke on püsiva kodade virvenduse üks tõsisemaid ja sagedasemaid tüsistusi, hõlmab ravi antikoagulantide ja aspiriini paralleelset manustamist. Reeglina on selline ravi ette nähtud üle 65-aastastele patsientidele, kellel on anamneesis insult, kõrge vererõhk, südamepuudulikkus, suhkurtõbi, kilpnäärme talitlushäired, isheemiline haigus südamed.
Üle 75-aastastele inimestele määratakse antikoagulantravi kogu eluks. Samuti määratakse selliseid ravimeid pidevalt neile, kellel on suur risk insuldi ja trombemboolia tekkeks. Ainus absoluutne vastunäidustus antikoagulantide kasutamisele on suurenenud kalduvus verejooksule.
Haiguse brady vormiga (aeglane pulss). kõrge efektiivsusega näitas elektrokardiostimulatsiooni. Vatsakeste stimuleerimine elektriliste impulssidega võib südame löögisagedust langetavate ravimite võtmisel vähendada rütmihäireid patsientidel, kellel on puhkeolekus kalduvus bradükardiale.
Atrioventrikulaarse sõlme samaaegne eemaldamine ja südamestimulaatori paigaldamine võivad parandada nende patsientide elukvaliteeti, kes ei allu antiarütmikumidele, samuti nende patsientide elukvaliteeti, kellel on kombinatsioon vasaku vatsakese süstoolsest düsfunktsioonist koos kõrge pulsisagedusega.
Tuleb meeles pidada, et pärast südamestimulaatori paigaldamist ulatub suremus vatsakeste arütmiatesse 6-7%, äkksurma risk varieerub 2% ringis. Südamestimulaatori programmeerimine baassagedusele 80–90 lööki minutis 1 kuu pärast paigaldamist võimaldab indikaatoreid vähendada.
Ravi rahvapäraste ravimitega
Traditsioonilisi meetodeid tuleks kasutada paralleelselt arsti määratud ravimitega. See leevendab oluliselt patsiendi seisundit ja vähendab kõrvaltoimete riski.
Samuti aitab taimne ravim vähendada võetud ravimite annust või neist järk-järgult loobuda. Kõigepealt kasutatakse südamerütmi normaliseerivaid taimede keetmisi ja tinktuure.
Nende hulka kuuluvad viirpuu, saialill ja emajuur. Segude mõju on kõige tõhusam. Arütmia raviks võite valmistada infusioone ülalnimetatud taimedest, mis võetakse võrdsetes osades. Infusiooni tuleks juua kolm korda päevas, veerand klaasi. Ravi on pikaajaline, mitu aastat. Võid segada valmistinktuure viirpuust, saialillest ja emajuurest. Joo segu kolm korda päevas, 30 tilka.
Yarrow ja piparmündi keetmised ja infusioonid on end hästi tõestanud. Yarrow, piparmünt, saialill pruulitakse keeva veega ja segatakse meega. Segu võetakse 150 mg 3-4 korda päevas. Meega segatud viburnumist, jõhvikatest ja sidrunist valmistatud tee mõjub heaolule soodsalt.
Rünnaku peatamise (lõpetamise) meetodid


Enamik tõhusad ravimid kodade virvenduse rünnakute peatamiseks on "Novokaiinamiid" (suukaudselt või intravenoosselt) ja "Kinidiin" (suu kaudu). Nende kasutamine on võimalik ainult arsti ettekirjutuse järgi elektrokardiogrammi ja vererõhu taseme kontrolli all. Kasutatakse ka Cordarone'i (suukaudselt või intravenoosselt) ja Propanormi (suukaudselt).
Anapriliini, digoksiini ja verapamiili kasutamine kodade virvendusarütmia leevendamiseks on vähem efektiivne, kuid südame löögisagedust vähendades parandavad need patsientide heaolu: aitavad vähendada õhupuudust, üldine nõrkus, südamepekslemine.
Enamik tõhus meetod Kodade virvendusarütmia leevendab elektriline kardioversioon (efektiivsus on umbes 90%). Lühiajalise üldanesteesia vajaduse tõttu kasutatakse seda aga siis, kui patsiendi seisund arütmia tõttu järk-järgult halveneb ja ravimteraapia positiivne mõju puudub või pole oodata (näiteks pikaajalise arütmia tõttu ).
Pärast siinusrütmi edukat taastamist määratakse kodade virvendusarütmia korduvate rünnakute vältimiseks tavaliselt antiarütmikumid (Allapinin, Propanorm, Sotalex, Cordarone).
Terapeutilised meetmed haiguse püsivate vormide jaoks


Kui teil on kodade virvendusarütmia püsiv vorm (st kõik katsed arütmiat peatada on ebaõnnestunud), on oluline täita kaks ülesannet: kontrollida oma südame löögisagedust (ca 70–80 lööki minutis rahuolekus) ja ennetada südame löögisagedust. verehüüvete moodustumine.
Esimese probleemi lahendab digoksiini, adrenergiliste blokaatorite (Egilok, Atenolol, Concor), kaltsiumi antagonistide (Verapamiil, Diltiazem) või nende kombinatsiooni pidev kasutamine. Teine lahendus tagab varfariini pideva kasutamise vere hüübimissüsteemi seisundi (protrombiiniindeksi või INR) kontrolli all.
Meetodid haiguse radikaalseks kõrvaldamiseks


Ainus meetod kodade virvendusarütmia radikaalseks kõrvaldamiseks on kopsuveenide raadiosageduslik isoleerimine. Selle keerukuse ja kõrge hinna tõttu tehakse seda kateetrioperatsiooni praegu ainult suurtes föderaalkeskustes. Selle efektiivsus on 50-70%.
Samuti on kodade virvendusarütmia sagedaste paroksüsmide ja kodade virvendusarütmia püsiva vormi korral võimalik läbi viia AV-sõlme raadiosageduslik ablatsioon, mille käigus luuakse kunstlik täielik põikblokaad (kolmanda astme AV-blokaad) ja määratakse püsiv südamestimulaator. siirdatud. Sisuliselt jääb kodade virvendustunne alles, aga inimene seda ei tunne.
Müüdid kodade virvendusarütmia kohta
Kodade virvendus ehk kodade virvendusarütmia (AF) on üks levinumaid südame rütmihäireid, mis väljendub ebaregulaarses ja kiires südamelöögis. See tekib südame elektrisüsteemi talitlushäirete tõttu.
Vaatamata selle haiguse levimusele on palju väärarusaamu, mis ei vasta tõele. Siin on mõned müüdid ja faktid, mida peaksite kodade virvendusarütmia kohta teadma.
- Müüt: kodade virvendusarütmia mõjutab ainult vanemaid inimesi.
- Müüt: kodade virvendusarütmia on alati tunda.
- Müüt: kui teil on olnud üks või kaks AFibi episoodi, pole põhjust muretsemiseks.
- Müüt: kodade virvendusarütmiaga inimesed ei tohiks treenida.
- Müüt: te ei pea AF-i rünnakute vahel ravimeid võtma.
- Müüt: kodade virvendusarütmia on eluohtlik.
- Müüt: oma tavapärast elustiili pole vaja muuta.
- Müüt: kui kateetri ablatsioon ei toimi esimesel korral, ei tööta see kunagi.
Ebaregulaarsed südamelöögid ei piirdu ainult vanemate inimestega. Tegelikult võib kodade virvendusarütmia tabada kõiki, olenemata vanusest. Kuid tõsi on ka see, et vananedes suureneb teie AF-i väljakujunemise tõenäosus.
Umbes pooltel 67-aastastest ja vanematest meestest ning pooltel 75-aastastest ja vanematest naistest on AF. Südamehaiguste, kopsuhaiguste ja hüpertensiooni põdemine igas vanuses suurendab AF-i tekke riski.
See võib olla tõsi, võib-olla mitte. Paljud kodade virvendusarütmiaga inimesed kogevad tormavat südant või seda, mida nad kirjeldavad kui ootamatut laperdustunnet rinnus. Neil võivad tekkida sellised sümptomid nagu pearinglus, väsimus või õhupuudus.
Kuid on täiesti võimalik, et kodade virvendusarütmia areneb ilma igasuguste märkide ja sümptomiteta. Sellisel juhul ei pruugi haigus teada saada enne, kui arst selle rutiinse läbivaatuse käigus või mõnel muul põhjusel põhjalikul uurimisel avastab.
Kodade virvendusarütmia algpõhjuse ravita ei kao haigus iseenesest ja kestab kogu elu. Kuigi sümptomid võivad tulla ja kaduda. Neid juhuslikke episoode nimetatakse paroksüsmaalseks kodade virvenduseks.
Paroksüsmaalse AF-i sümptomid on erinevad ja võivad ulatuda mõõdukast kuni raskeni, kuigi harva kestavad need kauem kui üks päev. Seetõttu ei tohiks te sümptomeid ignoreerida, isegi kui need ilmnevad harva. Peate võimalikult kiiresti oma arstiga rääkima.
Väga sageli hoiavad AF-ga inimesed jõusaalidest eemale, kuna kardavad, et treening tõstab nende pulssi. Aga füüsiline harjutus oluline isegi AF-ga inimestele. Treening aitab teil paremini magada, säilitada tervislikku kehakaalu ja maandada stressi. Kuid peate olema ettevaatlik. Esiteks kontrollige haigust.
Teiseks rääkige oma arstiga, millised harjutused on teile ohutud. Kui võtate verevedeldajaid, peaksite vältima suure mõjuga treeninguid.
Kas arvate, et kui AF-i rünnakute vahel tunnete end suurepäraselt ja sümptomeid pole, siis ei pea te ravimeid võtma? Tegelikult on see üsna riskantne. AF-ravimite üks peamisi toimeid on vältida trombide teket, mis võib põhjustada insuldi.
Seega, kui mõtlete ravimite kasutamise lõpetamisele või arvate, kas vajate neid endiselt, pidage nõu oma arstiga. Kui teie arst ütleb, et on vaja ravimeid võtta, ärge jätke tema soovitust tähelepanuta. See on liiga ohtlik.
Kui teie süda lööb ebaühtlaselt, võib see põhjustada hirmu. Hea uudis on see, et AFib ei ole tavaliselt surmav. Kui aga kodade virvendusarütmia ei ravita, võib see põhjustada südamepuudulikkust või insuldi, mis võib lõppeda surmaga.
Seetõttu peaksite oma AF-i pideva kontrolli all hoidmiseks ja tüsistuste vältimiseks tegema oma arstiga tihedat koostööd. Kui AF on kontrollitud, ei mõjuta see elukvaliteeti kuigi palju.
Ilmselt on tervislik aeg-ajalt veidi alkoholi juua. Kuid see suurendab AFib rünnaku ohtu. Ka liigne kofeiin võib südame kiiremini puperdada. Rääkige oma arstiga tervislik viis elu, aitab see teil vähendada riski ja vältida südamepekslemise episoode.
Kateetri ablatsioon on üks kodade virvendusarütmia ravimeetodeid. Protseduuri käigus torgatakse patsient läbi reieluuveeni või -arteri (olenevalt südameosadest, millesse sekkumine on kavandatud) ja subklaviaveeni.
Nende punktsioonide kaudu sisestatakse südameõõnde fluoroskoopilise kontrolli all spetsiaalsete torude (intraduktorite) abil elektroodid.
Seejärel tuvastab arst arütmogeense punkti ja rakendab sellele raadiosageduslikku energiat, et hävitada AF-i põhjustanud kude. Mõnikord ei lahenda ablatsioon probleemi esimesel korral täielikult ja seda tuleb korrata.


Patsientidel, eriti neil, kellel on praegune AF episood >48 tundi, on suur trombemboolia risk mitme nädala jooksul pärast medikamentoosset ravi või alalisvoolu kardioversiooni.
Kui praegust AF-i algust ei ole võimalik ära tunda 48 tunni jooksul, peab patsient võtma antikoagulante 3 nädalat enne ja vähemalt 4 nädalat pärast kardioversiooni, olenemata patsiendi tajutavast trombembooliariskist (I klassi soovitus).
Lisaks tehakse antikoagulantravi alustamisel transösofageaalne ehhokardiograafia (TPE) ja kui vasakpoolses aatriumis või vasakpoolses aatriumis pole trombi, võib teha kardioversiooni, millele järgneb antikoagulantravi vähemalt 4 nädala jooksul (IIa astme soovitus). .
Kui hemodünaamika normaliseerimiseks on vajalik kardioversioon, tehakse see ja alustatakse antikoagulantidega (nii kiiresti kui võimalik) ja jätkatakse vähemalt 4 nädalat.
Kui käimasoleva AF-i algust ei ole võimalik ära tunda 48 tunni jooksul, võib kardioversiooni teha ilma eelneva antikoagulantide manustamiseta, kui patsiendil on mittevalvulaarne AF ja trombemboolia risk ei ole suur.
Pärast kardioversiooni jätkatakse antikoagulantravi 4 nädalat (I astme soovitus); kuigi see ei pruugi olla vajalik patsientidel, kellel on madal trombemboolia risk (IIb astme soovitus).
Pärast 4-nädalast antikoagulantravi vajavad mõned patsiendid täiendavaid pikaajalisi antikoagulante
Kuidas ravitakse kodade virvendusarütmia (kodade virvendusarütmia)?
Mul on paroksüsmaalne kodade virvendus (kodade virvendus). Millised ravimid võivad mu elu lihtsamaks teha?
Nendele küsimustele leiate vastuse meie artiklist ""
Mul on diagnoositud asümptomaatiline kodade virvendus (kodade virvendus). Kas ma vajan ravi?
Kui teil on asümptomaatiline kodade virvendusarütmia, peaks arst vastama kahele küsimusele.
Esiteks, kas on võimalik normaalset rütmi taastada ja kuidas on seda soovitav teha?
Teiseks, kas patsient vajab antikoagulante enne normaalse rütmi taastamist või pideva insuldi ennetamise vahendina. Enamikul juhtudel määratakse sobiv ravi.
Varem määrati aspiriini ka insuldi ennetamiseks. Praegu ei teostata kodade virvendusarütmiaga patsientidel insuldi ennetamist aspiriiniga selle madala efektiivsuse tõttu. Aspiriini ja teiste trombotsüütide vastaste ainete kombinatsioonid ei ole samuti piisavalt tõhusad.
Milline ravi võib mind kodade virvendusarütmiast (kodade virvendusarütmiast) vabastada?
Enamikul juhtudel võib see ravi olla kateetri raadiosageduslik ablatsioon. Raadiosageduslik ablatsioon on kõige tõhusam paroksüsmaalse kodade virvendusarütmiaga patsientidel, edukuse määr saavutatakse ligikaudu 88% juhtudest. Püsiva kodade virvendusarütmia korral on protseduuri edukus väiksem, kuid suureneb järk-järgult uute tehnikate kasutuselevõtuga praktikas. Mõnel juhul võib osutuda vajalikuks korduv ablatsiooniprotseduur.
Nagu iga sekkumine, kaasneb ablatsiooniga teatud riskid. Peamine neist on insult, nii et enne protseduuri hinnatakse hoolikalt selle tüsistuse tõenäosust.
Kas kodade virvendusarütmia (kodade virvendusarütmia) on võimalik ravida ilma ravimite või operatsioonita?
Elustiili muutused võivad kodade virvendusarütmia kulgu mõjutada. Paroksüsmaalse kodade virvendusarütmia korral võib aidata tarbitud alkoholikoguse vähendamine, kehakaalu langetamine, üldise kehalise aktiivsuse tõstmine ja vererõhu normaliseerimine. Kahjuks ei saa kodade virvendusarütmia tekkes mõningaid tegureid, näiteks vanust, mõjutada ja lõpuks selgub, et mitteravimite ravivõimalustele tuleb lisada ravimid.
Elustiili muutused võivad positiivselt mõjutada ka püsiva kodade virvendusarütmia tunnuseid, kuid insuldi medikamentoossest ennetamisest antikoagulantide näol ei saa loobuda.
Kui sageli peaksin ma oma arsti juurde minema, kui mul on kodade virvendus (kodade virvendus)?
Kodade virvendusarütmiaga patsientide ravi võib jagada kolme perioodi: läbivaatus, teraapia valik ja valitud ravi stabiilne kasutamine. Esimesel kahel perioodil võib osutuda vajalikuks üsna sagedased visiidid raviasutusse ja raviarsti juurde, et viia läbi vajalikud uuringud ja jälgida äsja välja kirjutatud ravimite toimet. Kui selgub, et medikamentoosse ravi soovitud tulemus on saavutatud (kodade virvenduse episoodid on peatunud või nende arv ja kestus on oluliselt vähenenud ning püsiva kodade virvenduse korral on saavutatud vastuvõetav pulsisagedus ja vajalik antikoagulatsioon), pöördutakse arsti võib vähendada visiitidele kliinilise vaatluse raames (1-2 korda aastas).
Mis on elektriline kardioversioon?
Elektrilist kardioversiooni soovitatakse mõnikord patsientidel, kellel on. Kui arütmia kestab kauem kui 48 tundi, peate esmalt ennetama verehüüvete teket südames, võttes varfariini või uusi suukaudseid antikoagulante (Pradaxa, Xarelto või Eliquis) või kontrollima verehüüvete puudumist kodade uurimisega. transösofageaalne ehhokardiograafia. Seejärel, pärast rahustite ja valuvaigistite kasutamist, kui patsient on magama jäänud, rakendatakse spetsiaalse varustuse abil piirkonda kõrgepingelahendus. rind. Selline tühjenemine “nullib” elektriliste impulsside patoloogiliste koldete aktiivsuse südames ja annab võimaluse taastada rütm loomulikust allikast. Kardioversiooni tulemus sõltub südame struktuurimuutuste olemasolust ja tõsidusest. Enamasti saavutatakse edu, mida siis soovitatakse säilitada ravimite ja elustiili muutmisega.
Pärast kardioversiooni on verehüüvete vältimiseks vaja võtta ravimeid, mis vähendavad vere hüübimist.
Kas elektrilisele kardioversioonile on alternatiivi?
Peamine alternatiiv kodade virvendusarütmia leevendamiseks on ravimite kasutamine nii intravenoosselt kui ka tablettidena. Kuid ravimid ei ole alati tõhusad. Lisaks ei ole arstil kodade virvendusarütmia episoodide ajal, millega kaasnevad rasked südamepuudulikkuse ilmingud, aega oodata, et näha, kas kasutatud ravim avaldab mõju või mitte.
Madala energiatarbega mitmeastmeline elektroteraapia (MSE) võib peagi muutuda meetodiks, mis väldib võimsate löökide rakendamist. Kui see viiakse läbi paremasse aatriumisse sisestatud elektroodi kaudu (see protseduur on hästi välja kujunenud, ei tekita tehnilisi raskusi ja viiakse läbi kiiresti), rakendatakse mitme kümnendiku džauli võimsusega tühjendeid, mis on patsiendile valutud. Kuna tühjendeid rakendatakse aatriumi elektrilise aktiivsuse allika lähedal, ei ole arütmia peatamiseks vaja suuri energiakoguseid. Tuletagem meelde, et kodade virvendusarütmia peatamiseks elektrilise kardioversiooni abil on vaja vähemalt 100 J (tavaliselt 200–360) tühjendust.
Mul tekkis kodade virvendus (kodade virvendus), mida soovitati ravida ravimitega. Võib-olla pean nõudma, et raviarst suunaks mind ablatsioonile?
Mõnda aega arvati, et ablatsioon tuleks läbi viia pärast seda, kui ravimteraapia ebaõnnestus. Praegused kodade virvendusarütmia ravi Euroopa juhised käsitlevad aga ablatsiooni võimaliku esmavaliku ravina.
Veelgi enam, üks kirurgilise ravi näidustusi on patsiendi soov arütmiast kirurgiliselt vabaneda.
Seetõttu küsige julgelt oma raviarstilt saatekirja arütmoloogi konsultatsioonile raviasutuses, kus ablatsioon tehakse. Ta määrab edasise ravi taktika.
Kas vastab tõele, et kodade virvendusarütmiaga rasvunud patsientidele ablatsioonioperatsiooni ei tehta?
Jah. Kuid me räägime raske rasvumisega (2-3 kraadi) patsientidest. Operatsioonist keeldumine võib olla tingitud kahest peamisest põhjusest:
- operatsiooni halvem tulemus: rasvunud patsientidel on väiksem võimalus operatsiooni õnnestumiseks ja arütmia kordumise puudumine;
- operatsiooni teostamise tehnilised raskused: raskused juurdepääsul veresoonele, mille kaudu kateetrid juhitakse, põhjustatud liigsest rasvast, raskused selle veresoone verejooksu peatamisega, vajadus kasutada suuremaid röntgenikiirguse doose, operatsioonilaudade suutmatus vastu pidada. märkimisväärne kaal jne.
Kas ma pean pärast ablatsioonioperatsiooni võtma antikoagulante (varfariini või uusi suukaudseid antikoagulante)?
Euroopa kodade virvendusarütmia diagnoosimise ja ravi juhised näevad ette, et antikoagulante tuleb võtta vähemalt 8 nädalat pärast operatsiooni ja seejärel sõltuvalt arsti määratud riskiastmest. Sellised ebaselged soovitused on tingitud asjaolust, et kodade virvenduse ablatsioon ei too kaasa 100% paranemist. . Ja mida rohkem aega operatsiooni hetkest möödub, seda rohkem selliseid patsiente saab.
Seetõttu peaksite meie seisukohast pärast operatsiooni jätkama antikoagulantide võtmist. Lõppude lõpuks ei saa keegi ennustada, kas sekkumine on teie jaoks tõhus, ja korduvad arütmiaparoksüsmid kannavad samu riske.
Mul on kodade virvendus (kodade virvendus). Kas ma vajan südamestimulaatorit?
Kodade virvendusarütmiaga patsiendid vajavad südamestimulaatorit kahel põhijuhul.
Kas kodade virvendusarütmia ravimisel saab hakkama ilma antikoagulantideta?
Kaasaegsete kontseptsioonide kohaselt saavad inimesed, kellel on minimaalne insuldirisk, mis määratakse arvutustega CHA2DS2-VASc skaala abil, hakkama ilma antikoagulantideta. Hiljuti on aga ilmunud teave, et. Seetõttu on tõenäoline, et antikoagulante määratakse eranditult kõigile kodade virvendusarütmiaga patsientidele.
Ma põen kodade virvendusarütmiat ja võtan Warfarini. Mis siis, kui on olemas kaasaegsemad ravimid, mis võimaldavad mul mitte nii sageli INR-i jälgida?
Jah. Praegu on varfariin asendatud uute suukaudsete antikoagulantidega mittevalvulaarse (ei ole seotud südameklapihaigusega) kodade virvendusarütmiaga. Saadaval Venemaal: Rivaroxaban (Xarelto), Apixaban (Eliquis) ja Dabigatran (Pradaxa). Need ei jää insuldi ennetamise efektiivsuse poolest alla varfariinile, kuid ei nõua laboratoorset jälgimist ja spetsiaalse dieedi järgimist.
Kumb on parem, Pradaxa, Xalelto või Eliquis?
Kas antikoagulantide võtmisel on vajalik dieet?
Varfariini kasutavad patsiendid peavad järgima toitumissoovitusi. Üksikasjad meie dokumendis "". Fakt on see, et varfariin on K-vitamiini antagonist, mis on üks vere hüübimiskaskaadi elemente. K-vitamiini lisamine toidust nõuab varfariini annuse muutmist, et säilitada selle antikoagulantne toime.
Minu küsimusele siin vastust ei tulnud. Kuidas ma saan teavet?
Võib-olla on vastus küsimusele selle artikli teises osas: . Kui seda seal pole, esitage küsimus küsimuste ja kommentaaride vormis lehe allosas. Tuleb vastus. Ja kui sarnaseid küsimusi on palju, lisatakse neile vastus artikli põhiteksti.






